近年大家可能都不時聽到「放射手術」,與俗稱電療的放射治療不能混為一談。電療是以低劑量輻射進行多次治療,病灶和正常組織都接受同一劑量,採取的是敵我傷亡策略;而放射手術則利用高劑量但高度集中的輻射能量對付病灶,達到猶如手術的精準效果。近年放射手術不但做到不流一滴血的真正無創,更可同時對付多個病灶,成為病人抗病的一大助力。
第一代的放射手術是利用鈷金屬放射性同位素釋出伽瑪射線進行治療,所以稱為「伽瑪刀」。到後來出現直線加速器、數碼導航刀等,便利用X光頻譜用作治療,本地公立醫院則使用直線加速器為主。
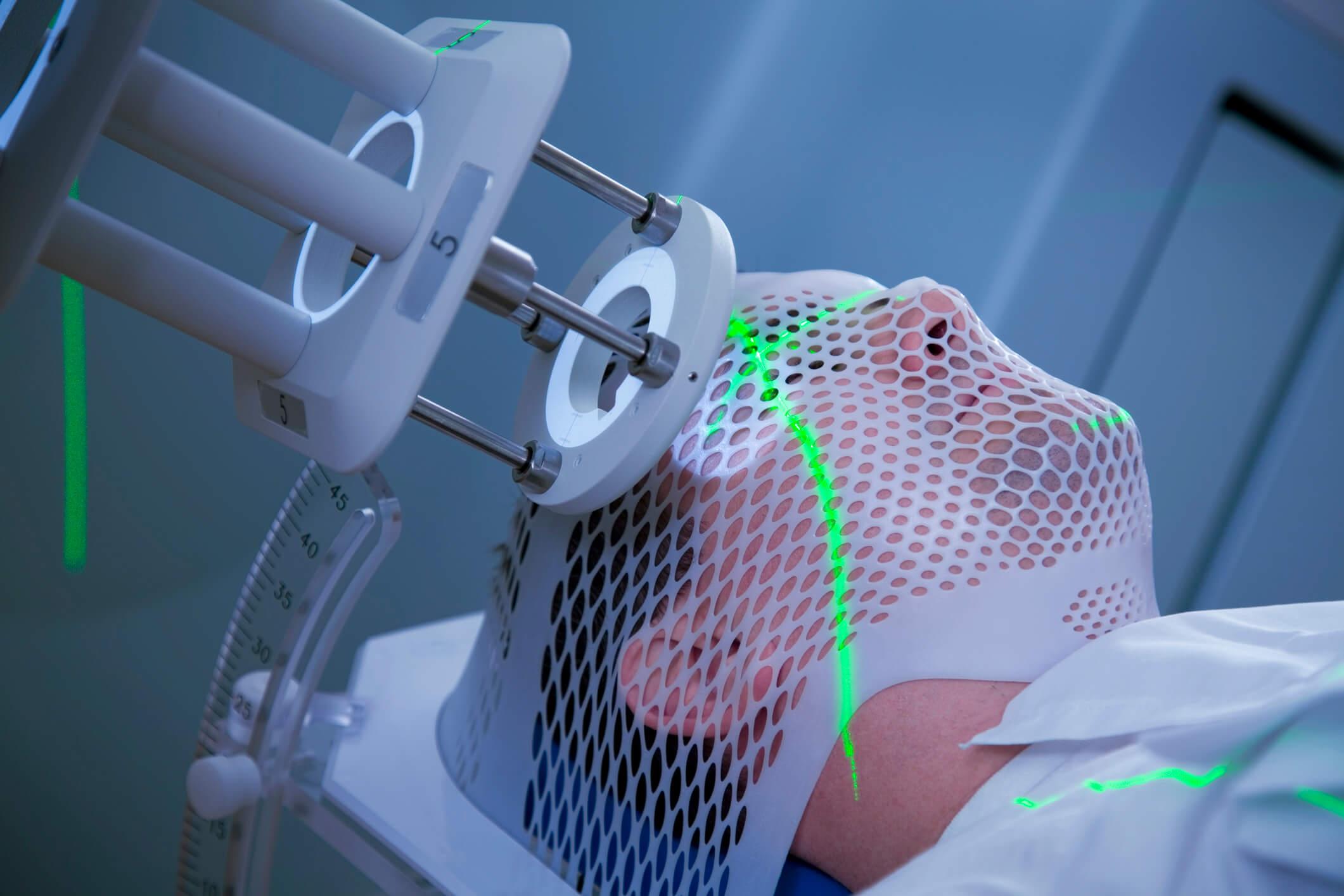
為增加治療準確性,以及減少輻射對正常組織的影響,以往腦外科醫生需要為病人在頭部落釘,放置金屬架以固定頭部,完成治療後再拆走,故此即使過程沒使用手術刀,病人仍有一定的創傷及需要住院。
直至2009年,我們團隊利用雙X光影像執行的瞄準系統,讓病人可以毋須落頭釘進行放射手術,只要戴上特製面罩及減少頭部郁動便可進行治療。到2019年軟件技術更進一步,令放射手術每次可以最多處理15個病灶,對於轉移性腦腫瘤而言是重大的突破,而團隊便曾為多名病人以放射手術切除腦內3至9粒腫瘤,即使日後病情復發,病人仍可重複多次接受放射手術消滅腦內的腫瘤,不似舊式的全腦電療只有一次機會。
放射手術適用於很多情況,包括轉移性腦瘤、動靜脈血管畸形、聽覺神經纖維瘤及腦硬膜瘤等,尤其是這兩年疫情令醫院承受很大壓力,無創的放射手術不失為一個適合的治療選擇,可大大減輕手術室及深切治療部的壓力。
進行一次腦部放射手術,不只需要具經驗及熟練的腦外科醫生,亦少不了放射科醫生的參與,以便為病人提供最有效的治療建議,而部分病灶如動靜脈血管畸形,有時可能需要以年計的時間,治療的成果和後遺症才會顯現,故此需要由經驗豐富的專業團隊施行,才能達到預期的治療成效。
作者為神經外科專科醫生任廣銳